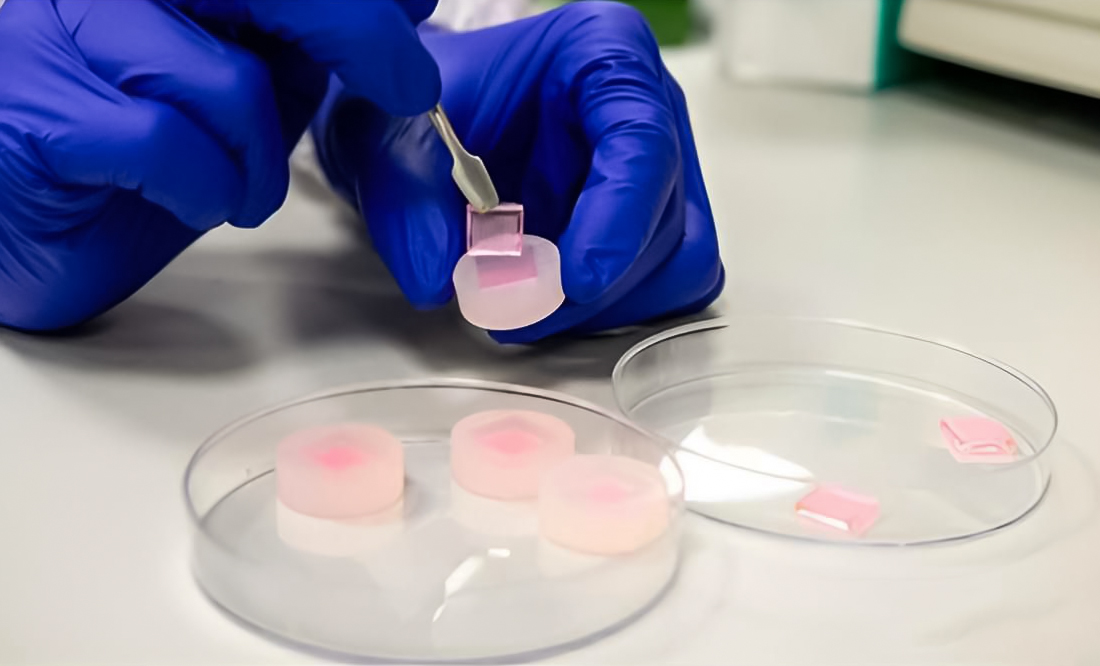
پچهای میکروسوزنی اسفنجمانند میتوانند بهبود زخمهای دیابتی را تسریع کنند
زخمهای دیابتی اغلب منجر به عوارض شدیدی میشوند که میتوانند به قطع عضو بیانجامند. این زخمهای مزمن و غیرقابل التیام با التهاب مداوم همراه هستند و بیش از ۶٪ از جمعیت جهان را تحت تأثیر قرار دادهاند. در سنگاپور، روزانه حدود چهار قطع عضو اندام تحتانی به دلیل زخمهای دیابتی غیرقابل بهبود رخ میدهد. یک مطالعه که بر روی زخمهای دیابتی در سنگاپور انجام شد، تخمین زد که هزینه مراقبتهای بهداشتی مرتبط با قطع عضو برای هر بیمار در سال ۲۰۱۷، حدود ۲۳,۰۰۰ دلار سنگاپور بوده است.
برای مقابله با این چالش بااهمیت در سطح ملی و جهانی، محققان دانشگاه ملی سنگاپور (NUS) دو فناوری میکروسوزنی توسعه دادهاند که در مدلهای پیشبالینی اثربخشی خود را در تسریع بهبود زخمهای دیابتی نشان دادهاند. این فناوریها با حفظ عملکرد پروتئینهایی به نام فاکتورهای رشد و حذف ترکیبات التهابی نامطلوب عمل میکنند.
این دو نوآوری انقلابی توسط تیمی از دانشمندان به سرپرستی دکتر اندی تای، استادیار دپارتمان مهندسی پزشکی در دانشکده طراحی و مهندسی NUS و موسسه فناوری و نوآوری سلامت، توسعه یافتهاند.
دکتر تای در این باره توضیح داد:**
“فاکتورهای رشد برای بهبود زخم ضروری هستند، زیرا عملکردهای کلیدی سلولی را تنظیم میکنند. با این حال، در زخمهای دیابتی، این فاکتورها به سرعت توسط آنزیمهایی به نام پروتئازها تجزیه میشوند. این موضوع روند بهبود زخم را به شدت کند میکند. از طرف دیگر، زخمهای دیابتی با سطوح بالای التهاب مزمن همراه هستند.”
“ما خواستیم با استفاده از میکروسوزنها، هر دو مشکل را حل کنیم: هم رساندن دارو و هم خارج کردن مواد التهابی. این روش کمتهاجمی است، با دقت بالا قابل ساخت است و امکان تجویز بدون درد ترکیبات موثر را مستقیماً درون زخم فراهم میکند. پچهای میکروسوزنی مواد عالیای برای بهبود زخم هستند.”
نتایج این دو مطالعه مرتبط، که به صورت آنلاین در مجلات معتبر Biomaterials و Advanced Functional Materials منتشر شدهاند، نشاندهنده پتانسیل بالای این روش نوین در درمان انواع بیماریهای پوستی مانند پسوریازیس یا زخمهای مزمن دیابتی است.
دو رویکرد منحصربهفرد برای تسریع بهبود زخم
در بازار فعلی، از هیدروژل برای رساندن فاکتورهای رشد به زخم استفاده میشود. با این حال، این روش چندان مؤثر نیست، زیرا محیط غنی از پروتئاز در زخمهای مزمن به سرعت فاکتورهای رشد را تجزیه و غیرفعال میکند. این بدان معناست که فاکتورهای رشد باید به صورت مکرر و در دوزهای بالا تجویز شوند، که هم پرهزینه و هم زمانبر است.
رویکرد اول: تحریک تولید فاکتورهای رشد درونزا
تیم تحقیقاتی NUS به جای رساندن مستقیم فاکتورهای رشد، ابتدا تولید این فاکتورها را درون خود زخم افزایش دادند.
آنها این کار را با توسعه میکروسوزنهای سوکرالفات (SUC-MN) انجام دادند که پروتئین ایمونومدولاتور مهمی به نام اینترلوکین-۴ (IL-4) را به بافتهای دیابتی میرساند تا تولید فاکتورهای رشد را تحریک کند. IL-4 به تنظیم پاسخ ایمنی و ترمیم بافت کمک میکند، در حالی که سوکرالفات (دارویی که معمولاً برای درمان زخمهای گوارشی استفاده میشود) از فاکتورهای رشد در برابر تجزیه محافظت میکند.
میکروسوزنها درون زخم حل شده و IL-4 و سوکرالفات را مستقیماً به محل زخم میرسانند. این سیستم رسانش موضعی، عوارض جانبی سیستمیک را به حداقل میرساند و همچنین از آسیب ثانویه به بافتهای ظریف و تازه تشکیلشده (ناشی از پانسمانهای چسبنده سنتی) جلوگیری میکند. محققان دریافتند که SUC-MN بهبود زخم را دو برابر سریعتر از روشهای معمول تسریع میکند.
نخستین میکروسوزنهای استخراجی برای حذف ترکیبات التهابی
اگرچه بیشتر فناوریهای میکروسوزنی برای رساندن مواد استفاده میشوند، تیم NUS در رویکرد دوم از میکروسوزنها به روشی نوین برای استخراج پروتئینها و سلولهای ایمنی التهابی بهره برد.
برای این کار، آنها نیاز داشتند ماده پوششی مناسبی پیدا کنند که مانند یک اسفنج عمل کرده و کموکاینها (ترکیبات پیشالتهابی که سلولهای ایمنی التهابی به نام مونوسیتها را به بافت زخم جذب میکنند) را جذب کند.
پس از غربالگری مواد مختلف، محققان از میکروسوزنهای متخلخل پوشیدهشده با هپارین (HPMN) استفاده کردند. مطالعات پیشین نشان داده بود که هپارین به خوبی به کموکاینها متصل میشود. نتایج نشان داد که HPMN میتواند بهطور مؤثر کموکاینها و مونوسیتها را از محل زخم حذف کند، که منجر به کاهش ۵۰٪ التهاب بافتی و کاهش ۹۰٪ اندازه زخم تا روز چهاردهم درمان شد.
این یافتههای اولیه، پتانسیل HPMN را به عنوان یک استراتژی امیدوارکننده برای درمان اختلالات التهابی پوست (مانند پسوریازیس) نشان میدهد. برخلاف روشهای موجود که فقط التهاب سطحی را هدف میگیرند، HPMN قادر است کموکاینها و سلولهای التهابی را حتی در اعماق بافت پوست حذف کند. این فناوری را میتوان برای مراقبت شخصیشده از زخم و درمان سایر بیماریهای التهابی پوست توسعه داد.
مراحل بعدی: حرکت به سوی بازار و کاربردهای بالینی
توسعه میکروسوزنهای سوکرالفات (SUC-MN) و میکروسوزنهای متخلخل هپارینی (HPMN) گامی مهم در حوزه بهبود زخم و مدیریت بیماریهای پوستی محسوب میشود. تیم تحقیقاتی قصد دارد با انجام مطالعات بیشتر، پتانسیل این فناوری را بررسی کرده و آن را به بازار عرضه کند.
بهبود فناوری میکروسوزنهای استخراجی (HPMN):
- استفاده از چاپ سهبعدی برای ساخت میکروسوزنهایی با اندازههای منافذ کنترلشدهتر
- ادغام خواص ضدباکتریایی در میکروسوزنها، با توجه به شیوع عفونت در زخمهای مزمن
- طراحی پچهای میکروسوزنی انعطافپذیر برای تطبیق بهتر با اشکال مختلف بافت
اظهارات دکتر اندی تای:
“ما از تأثیر بالقوه این تحقیقات هیجانزده هستیم و مشتاقانه منتظر پیشرفت این فناوری به سمت کاربردهای بالینی هستیم. دو روش توسعهیافته توسط تیم ما میتواند تسکین بسیار موردنیازی برای بیماران مبتلا به زخمهای دیابتی و همچنین بسیاری از بیماران مبتلا به بیماریهای پوستی مانند درماتیت آتوپیک یا پسوریازیس فراهم کند.”
[1] microneedle patches
نویسنده خبر: مهدیه رنجبر
مراجع:
بدون دیدگاه